Vamos abordar outro ponto central da fisiologia respiratória: os alvéolos pulmonares, que representam o segmento terminal do sistema respiratório e desempenham papel vital na manutenção da vida.
Este material foi elaborado para ampliar seus conhecimentos e apoiar sua formação acadêmica e profissional.
Anatomia dos alvéolos
Os alvéolos são pequenas estruturas em formato de saco, interligadas e associadas intimamente a capilares pulmonares. Juntos, formam a superfície responsável pela troca gasosa, permitindo que o oxigênio presente no ar inspirado passe para o sangue e que o dióxido de carbono seja removido para o ar expirado.
Localizam-se nas terminações dos bronquíolos terminais e constituem a maior parte do parênquima pulmonar. Estão organizados em bronquíolos respiratórios, ductos alveolares e sacos alveolares, compondo a porção final da árvore brônquica. Sua função primordial é possibilitar a hematose — a troca de gases entre o ar e o sangue.
Sua disposição confere ao pulmão o aspecto esponjoso, com unidades que lembram favos de mel. As paredes alveolares apresentam epitélio muito fino apoiado em tecido conjuntivo delicado e ricamente vascularizado por capilares sanguíneos.
Entre dois alvéolos vizinhos, encontra-se o septo interalveolar, formado por duas camadas de pneumócitos (em sua maioria do tipo I) separadas por tecido conjuntivo com fibras reticulares e elásticas, substância fundamental, células do estroma e uma das redes capilares mais densas do corpo humano, otimizando a troca de gases.
Estima-se que os pulmões possuam cerca de 300 milhões de alvéolos, proporcionando uma superfície de troca aproximada de 140 m².
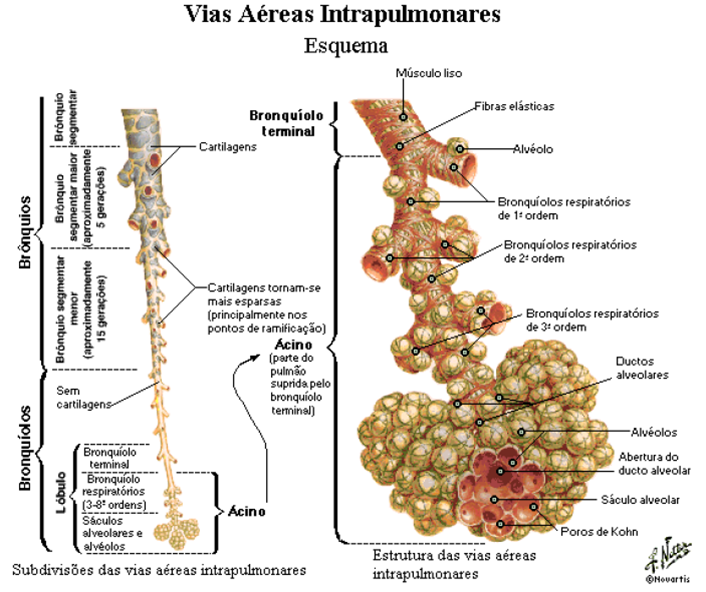
Histologia dos alvéolos
A arquitetura histológica dos alvéolos é altamente especializada para permitir trocas gasosas rápidas e eficientes. As paredes interalveolares contêm três elementos celulares principais: células endoteliais dos capilares, pneumócitos tipo I e pneumócitos tipo II. Essa disposição garante mínima espessura entre o ar alveolar e o sangue, favorecendo a difusão.
Não há musculatura nas paredes alveolares, evitando resistência mecânica à difusão gasosa. O tecido conjuntivo presente é rico em fibras elásticas e colágenas, que contribuem para a expansibilidade e retração pulmonar nos ciclos respiratórios.
A íntima associação entre alvéolos e capilares evidencia a integração entre os sistemas respiratório e cardiovascular, permitindo que o sangue passe muito próximo ao ar, garantindo eficiência máxima na hematose.
Principais tipos celulares
1. Células endoteliais dos capilares
São as mais numerosas nos alvéolos e exibem núcleo alongado. Formam um endotélio contínuo não fenestrado, que atua como barreira seletiva altamente eficaz — permitindo apenas a passagem controlada de gases, enquanto restringe a entrada de outras substâncias.
2. Pneumócitos tipo I
Conhecidos como células pavimentosas alveolares, têm núcleo achatado e citoplasma extremamente fino, exceto ao redor do núcleo. Estão ligados por desmossomos e junções oclusivas, formando uma camada contínua que impede infiltração de líquidos para o interior dos alvéolos e garante mínima espessura para difusão dos gases.
3. Pneumócitos tipo II
Chamados também de células septais, são mais arredondados, localizam-se sobre a membrana basal e estabelecem junções com pneumócitos tipo I. Possuem retículo endoplasmático granuloso desenvolvido, microvilos e corpos multilamelares — estruturas ricas em fosfolipídios, proteínas e glicosaminoglicanos. São responsáveis pela produção e secreção do surfactante pulmonar.
4. Macrófagos alveolares
Também denominados células de poeira, atuam na limpeza da superfície epitelial alveolar, fagocitando partículas inaladas. Podem estar na camada de surfactante, dentro do septo ou na superfície do alvéolo, sendo posteriormente deslocados para a faringe e deglutidos. Parte do material fagocitado resulta da passagem de partículas através de pneumócitos tipo I.
Função dos alvéolos
A hematose é o principal processo que ocorre nos alvéolos. Durante a respiração, o oxigênio difunde-se do ar alveolar para o sangue capilar, enquanto o dióxido de carbono segue o caminho inverso, sendo eliminado na expiração.
A eficiência desse mecanismo depende de três fatores:
-
Mínima espessura da barreira hematoaérea;
-
Grande área superficial (devido ao elevado número de alvéolos);
-
Proximidade entre ar e sangue.
A hemoglobina presente nos eritrócitos liga-se ao oxigênio, transportando-o para os tecidos, enquanto o dióxido de carbono é trazido de volta para ser eliminado.
Surfactante pulmonar
O surfactante é composto por uma fase aquosa e proteica coberta por uma monocamada de fosfolipídios — especialmente dipalmitoilfosfatidilcolina e fosfatidilglicerol. Ele reduz a tensão superficial, prevenindo o colapso dos alvéolos e facilitando sua expansão durante a inspiração.
É continuamente reciclado por pneumócitos tipo I e II, além de ser parcialmente removido por macrófagos alveolares. O fluido alveolar é conduzido para vias aéreas superiores pelo movimento ciliar, misturando-se ao muco e formando o líquido broncoalveolar, que contém enzimas (lisozima, colagenase, beta-glicuronidase) com ação protetora.
No feto, a produção de surfactante inicia-se nas últimas semanas de gestação, coincidindo com o aparecimento de corpos multilamelares nos pneumócitos tipo II, preparando os pulmões para o primeiro ciclo respiratório após o nascimento.
Referências
-
BERNE, R. M.; LEVY, M. N. Fisiologia. 7ª ed. Elsevier, 2018.
-
SILVERTHORN, D. Fisiologia Humana: Uma Abordagem Integrada. 7ª ed. Artmed, 2017.
-
JUNQUEIRA, L. C. U.; CARNEIRO, J.; ABRAHAMSOHN, P. Histologia Básica. 13ª ed. Guanabara Koogan, 2018.
-
WASCHKE, J.; BÖCKERS, T. M.; PAULSEN, F. Sobotta Anatomia Clínica. 1ª ed. Elsevier, 2019.

